かかりつけ医からの情報提供書はない。入居先施設からの情報提供書やスタッフ同伴もない。あるのはお薬手帳と家族の嘆きのみ。
「それでも何とかして下さい」という依頼を受けることがある。
80代男性 急激な認知症悪化?
初診時
(既往歴)
小児麻痺
(現病歴)
現在グループホーム入居中。2ヶ月ほど前から急に怒りっぽくなってきたと。介護抵抗性が増し、施設側の対応が困難になりつつあると。
(診察所見)
HDS-R:施行不可
遅延再生:-
立方体模写:不可
時計描画:不可
クリクトン尺度:50
保続:-
取り繕い:-
病識:-
迷子:-
レビースコア:7.5
rigid:なし
幻視:あり
ピックスコア:4
頭部CT左右差:やや左側有意萎縮? DESHあり
介護保険:要介護4
胃切除:なし?
歩行障害:元々歩行不可
排尿障害:おむつ
易怒性:ありあり
(診断)
ATD:
DLB:〇
FTLD:△
MCI:
その他:NPH
LPC(レビー・ピック複合)でDLB(レビー)メインなのか。食事にかなりムラがあるようなので、かかりつけから出ているアマリールは低血糖のリスクと精神症状惹起の可能性を考えると中止だろう。その他アリセプトも中止。
既に出ている抑肝散は3包から2包に減量して継続で。眠剤はロゼレムとベンザリン5mg。これでダメならウインタミンかな?
語義失語はかなり強い。
2週間後
娘さんがうれしそうに報告に来られた。
- 易怒性減退
- 愛想が良くなった
- 夜しっかり眠るようになった
- スタッフへの暴力がなくなった
介入成功。
かかりつけにバトンタッチ。
(引用終了)
病型診断も大事だろうが、「何に」困っているのかを把握することを優先
まずはこの方のクリクトン尺度を提示する。
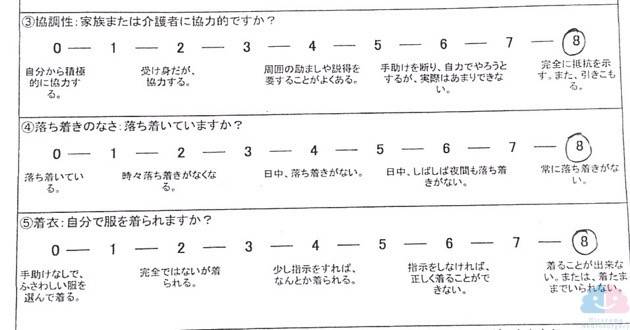
7項目あるクリクトン尺度の中で、「介護者がどれだけピンチなのか?」を把握するために、特に自分が注目しているのが③、④、⑤の項目である。この方は、3項目がフルスコアであった。施設退居の可能性が出てきた、ということも含めかなりの緊急事態である。
クリクトン尺度については、下記記事をご参考に。
www.ninchi-shou.com
次に、この方の頭部画像を提示する。
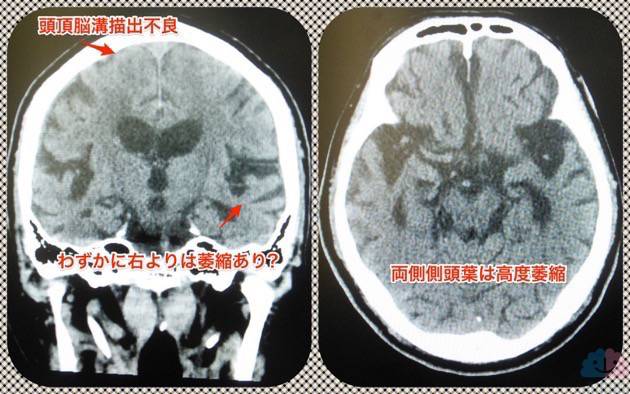
頭頂部脳溝描出不良から、水頭症の要素はありそう。そして両側海馬は高度萎縮しているが、冠状断でみるとわずかに左側有意萎縮に見えた。
診断はLPC(レビー・ピック複合)+iNPH(特発性正常圧水頭症)と考えた。そして、優先順位付けを含め、以下のような思考経路で治療を考えた。
- 小児麻痺の影響で元々身体は不自由。車椅子生活も長く、排泄に関しても最近はオムツメインとなっていた。よって、iNPH治療で運動能力や排泄能力の底上げを図る優先順位は高くはない。
- 怒りっぽい、介護抵抗性が高いということだが、その理由はピック的要素からくるのかもしれない。しかし、ピック的要素を抗精神病薬で押さえ込む前に、アリセプトで興奮性が惹起されているかもしれないので、まずはアリセプトを止めよう。
- レビー要素も多いようだが、日中傾眠は夜間睡眠出来ていない影響はあるだろうから、睡眠対策でロゼレムとベンザリンを使ってみよう。また、幻視の細かい状況はよくわからないが、処方されている抑肝散3P3Xに明確な根拠はなさそう。食欲低下の原因になっているかもしれないので2P2Xに減らそう。
上手く改善してくれたのは良かったが、多分に結果オーライとも言えた。
「連携、連携!!」とよく聞くが・・・
認知症の方に"アリセプト3~5mgと抑肝散7.5g"というセット(?)処方が出されているのをよく見かける。「風邪にはPL顆粒」ぐらいの感覚なのだろうか。
そして、「認知症が悪化した!」という場合には、"既に飲んでいるアリセプトを8~10mgまで増量もしくはメマリーを5mg開始して1週間毎に増量、もしくは介護抵抗性が高ければリスパダール開始"である。これもよく見かけるお約束(?)処方である。
そのような処方で事態が改善することもあるのだろうが、自分の観測範囲内ではむしろ悪化するケースが多いように思う。そして、悪化した場合にその尻拭いをさせられるのは常に介護側である。
しかし、では介護側に全く問題がないのかと言えば、そういう訳でもない。
患者さんの症状を適切にアセスメントして医療側に伝えることが出来なければ、結局は不適切な処方に繋がって自分達がその尻拭いをしなくてはならなくなる。
認知症の悪化と一口に言っても、それが中核症状の悪化なのか周辺症状の悪化なのか、整理されて情報提供を受けることは少ない。
細かく評価した結果、「着衣失行があって上手く服を着られないことで怒りっぽくなっていた(易怒性が亢進していた)。事前に察知して介助することで、生活全般で見られていた易怒性は減退した」ということは、普通にある。
このような積み重ねが丁寧に為されていたら、抗認知症薬や向精神薬はよほど節約出来るものである。医者は患者さん達と生活しているわけではないので、処方にあたって必要な生活情報は介護者に頼るしかない。
最近の自分は、認知症高齢者に対する処方は「生活支援のため」という発想で行っている。
何か困っていれば出す(かもしれない)し、困っていなければ出さない。出して効果が確認出来なければ、いつまでもダラダラ出すことはしない。「認知症症状の進行を抑えるため」といった、効果判定の出来ない曖昧な目的のみで処方を続けることは、最近はほぼ無くなった。
介護者からpoorな情報しか上がってこなければ、処方の精度は格段に落ちる。
「他職種連携を!!」と近年よく耳にするが、患者さんの外来に付き添いもなく、家族に情報提供書も持たせず、「医療のトップはお医者さんだから、介護側の自分達はよくわからないからお任せします。」という発想で、医者に全ての情報を集めさせて判断させて処方させようということであれば、その処方の精度は相当低いものになるだろうということは、介護側は知っておいた方がよいと思う。
それでも結果を出すように求められているのが今の認知症医療だとすれば、その未来が明るいとは言えない。
www.ninchi-shou.com